Diabetes Tipo 1 e tipo 2 são explicados de forma clara neste guia. Vai entender o que cada um significa, por que o tipo 1 é autoimune e o tipo 2 envolve resistência à insulina. O texto mostra causas e fatores de risco, sinais como sede, urina frequente e cansaço, quando procurar ajuda, como se faz o diagnóstico (glicemia de jejum e A1c) e os tratamentos com insulina e outros medicamentos. Há também dicas práticas de alimentação, exercício e monitorização, prevenção e cuidados para evitar complicações, e as diferenças no dia a dia entre os dois tipos.
Diabetes é a condição em que o corpo não controla bem o açúcar no sangue. Veja a Ficha técnica da OMS sobre diabetes.
Principais Conclusões
- Diabetes tipo 1: costuma aparecer cedo e exige insulina diária.
- Diabetes tipo 2: decorre de resistência à insulina e melhora com dieta, exercício e remédio; pode evoluir para necessidade de insulina.
- Medir a glicose regularmente é essencial para ajustar o tratamento.
- Alimentação saudável e exercício ajudam a controlar a glicemia.
- Consultas e exames evitam complicações e mantêm o tratamento seguro.
O que são Diabetes Tipo 1 e tipo 2
Diabetes é a condição em que o corpo não controla bem o açúcar no sangue. Diabetes Tipo 1 e tipo 2 têm a mesma palavra “diabetes”, mas mecanismos diferentes. Sintomas comuns incluem sede, cansaço e urinar com frequência quando o açúcar está alto.
No Diabetes Tipo 1, há perda da capacidade de produzir insulina (doença autoimune). No Diabetes Tipo 2, o corpo produz insulina, mas as células ficam menos sensíveis (resistência à insulina). Essas diferenças orientam o tratamento e a rotina do paciente. Pessoas com qualquer tipo precisam de acompanhamento regular, exames e ajustes na alimentação e medicação.
Definição do diabetes tipo 1 como doença autoimune
No diabetes tipo 1, o sistema imunológico ataca as células beta do pâncreas que fabricam insulina, causando perda progressiva da produção. Surge com mais frequência na infância e adolescência, mas pode ocorrer em qualquer idade. Quando a insulina fica ausente, são necessárias injeções diárias ou bomba de insulina; sem tratamento, há risco de cetoacidose e complicações agudas. Para informações nacionais, consulte a Informações sobre diabetes pela SBD.
Definição do diabetes tipo 2 e resistência à insulina
No diabetes tipo 2, as células do corpo ficam menos sensíveis à insulina (resistência à insulina). O pâncreas tenta compensar produzindo mais insulina, mas pode falhar com o tempo. Fatores como excesso de peso, sedentarismo e genética contribuem. O tratamento foca em mudanças no estilo de vida, medicamentos orais e, em alguns casos, insulina.
Quando medicamentos injetáveis modernos são considerados, há opções na classe dos agonistas de GLP‑1; para entender melhor uma dessas opções mais discutidas, veja informações sobre o medicamento Mounjaro e seu papel no tratamento.
Diferença básica entre insulina ausente e resistência à insulina
Resumo simples: no tipo 1 a insulina está ausente por destruição das células beta; no tipo 2 a insulina existe, mas não funciona bem nas células do corpo pela resistência.

Causas e fatores de risco para Diabetes Tipo 1 e tipo 2
A distinção essencial entre Diabetes Tipo 1 e tipo 2: um é relacionado à autoimunidade e perda das células beta; o outro envolve resistência à insulina e fatores metabólicos. O Tipo 1 surge de forma rápida; o Tipo 2 tende a aparecer gradualmente.
A genética contribui para ambos, porém de maneiras diferentes. No Tipo 1, genes HLA e gatilhos ambientais (p.ex. vírus) aumentam o risco. No Tipo 2, herança familiar, síndromes metabólicas e estilo de vida (obesidade, sedentarismo, dieta rica em calorias) são determinantes.
Fatores genéticos e autoimunidade no diabetes tipo 1
No Tipo 1, o ataque autoimune reduz as células beta; fatores externos como infecções virais ou alterações da microbiota podem desencadear o processo. Nem todas as pessoas com genes de risco desenvolvem a doença — há interação gene-ambiente.
Obesidade, idade e resistência à insulina no diabetes tipo 2
A obesidade provoca inflamação e dificulta a ação da insulina. A idade e medicamentos também aumentam o risco. A combinação de pressão alta, colesterol alto e gordura abdominal (síndrome metabólica) eleva a probabilidade de Tipo 2.
Para combater a obesidade e melhorar o controle glicêmico, estratégias como atividade física regular e programas de perda de peso (incluindo exercícios específicos) mostram benefício — veja sugestões de exercícios práticos.
Como fatores de risco aumentam a hiperglicemia
Quando a insulina falta ou não age bem, a glicose circula em excesso — hiperglicemia. A resistência obriga o pâncreas a produzir mais; a falha das células beta reduz a produção. Ambos os caminhos geram picos pós‑refeição e valores altos em jejum.
Sintomas comuns em diabetes tipo 1 e diabetes tipo 2
Quem tem Diabetes Tipo 1 e tipo 2 costuma notar sinais como sede intensa, urina frequente e cansaço. No Tipo 1, os sintomas surgem rápido (dias ou semanas); no Tipo 2, evoluem lentamente (meses), o que pode atrasar o diagnóstico. Se esses sinais persistirem, é hora de checar a glicemia.
Sinais de hiperglicemia: sede, urina frequente, cansaço
A glicose alta faz o corpo eliminar o excesso pela urina, o que puxa água e causa sede intensa. Para entender a importância de manter-se hidratado como parte do controle, confira recomendações sobre hidratação. O cansaço decorre da dificuldade das células em usar a glicose como energia.
Episódios de hipoglicemia e como reconhecê-los
A hipoglicemia ocorre quando a glicose cai demais. Sintomas: tremores, suor frio, fome repentina, palpitações, confusão ou fala arrastada. Tratamento imediato: carboidratos de ação rápida (suco, glicose) e nova checagem em 15 minutos. Se houver perda de consciência, procurar emergência.
Quando procurar ajuda médica para controle glicêmico
Procure atendimento se a glicemia permanecer alta, houver sinais de cetoacidose (náuseas, dor abdominal, respiração rápida) ou episódios frequentes de hipoglicemia incontroláveis. Também buscar orientação em gravidez ou quando a medicação parece ineficaz.
Se o estresse ou ansiedade estiverem presentes e dificultarem o autocuidado, estratégias para reduzir o estresse e reconhecer sinais de ansiedade podem ajudar na adesão ao tratamento.
Como é feito o diagnóstico de Diabetes Tipo 1 e tipo 2
O diagnóstico começa com a suspeita clínica (sede, urina frequente, perda de peso, cansaço). Os exames básicos são glicemia e A1c. Para diferenciar Diabetes Tipo 1 e tipo 2, usam‑se autoanticorpos e, às vezes, C‑peptídeo. Autoanticorpos positivos sugerem doença autoimune (Tipo 1); C‑peptídeo baixo indica produção reduzida de insulina.
A monitorização domiciliar e exames repetidos confirmam o quadro e orientam o tratamento. Consulte também Sintomas e critérios para diagnóstico.
Testes de glicemia de jejum e A1c para identificar hiperglicemia
- Glicemia de jejum ≥ 126 mg/dL (em ao menos duas ocasiões) indica diabetes.
- Glicemia aleatória ≥ 200 mg/dL com sintomas também confirma.
- A1c ≥ 6,5% é compatível com diabetes, lembrando limitações em anemia ou variantes de hemoglobina.
Para recomendações formais, veja as Diretrizes de diagnóstico e manejo do tipo 2.
Exames de autoanticorpos para diferenciar doença autoimune
Procura‑se anticorpos como GAD65, IA‑2, ZnT8 e ICA. Pelo menos um positivo tende a confirmar Diabetes Tipo 1. Medir C‑peptídeo ajuda a avaliar a produção de insulina.
Monitorização da glicemia em casa para confirmar resultados
Glicemia capilar (glicosímetro) e monitorização contínua (CGM) mostram variações diárias, picos pós‑refeição e quedas noturnas, auxiliando ajustes do tratamento.
Tratamentos com insulina e medicamentos para Diabetes Tipo 1 e tipo 2
A escolha do tratamento depende do tipo de diabetes e da rotina do paciente. Em ambos os tipos, a insulina pode ser essencial para muitos. Médicos consideram glicemias, idade, atividade física e preferências para definir esquemas com insulina, medicamentos orais ou injetáveis.
O objetivo é reduzir picos de glicose, proteger órgãos e prevenir hipoglicemia. Adaptação, prática e apoio médico são fundamentais.
Uso obrigatório de insulina no diabetes tipo 1
No diabetes tipo 1, o pâncreas não produz insulina, por isso o uso de insulina é obrigatório para manter a glicemia e prevenir cetoacidose. A rotina envolve insulina basal e bolus conforme orientação médica. Informações práticas estão em Informações práticas sobre tratamento com insulina.
Medicamentos orais e injetáveis para reduzir resistência à insulina no tipo 2
No diabetes tipo 2, as primeiras medidas são estilo de vida e medicamentos orais, como metformina, para melhorar a sensibilidade à insulina. Se necessário, há opções injetáveis modernas (agonistas GLP‑1, inibidores SGLT2) que ajudam no controle e na perda de peso.
Para receitas e ideias de refeições que facilitam a adesão ao tratamento, veja as receitas fáceis para uma dieta equilibrada.
Ajuste de doses para evitar hipoglicemia
Ajuste de doses conforme glicemias, refeições e atividade física previne hipoglicemia. Aprender a ajustar índices e a ter carboidratos rápidos à mão é essencial.
Controle glicêmico diário: alimentação e atividade física
A rotina de quem vive com Diabetes Tipo 1 e tipo 2 exige atenção prática. Tratar a alimentação como combustível — distribuir carboidratos, preferir fibras e proteínas — ajuda a evitar grandes variações. A atividade física melhora a ação da insulina; pequenas mudanças diárias (caminhar após as refeições, subir escadas) têm impacto real.
Combinar alimentação e movimento transforma dias erráticos em uma rotina mais previsível.
Planejamento de refeições para evitar picos de hiperglicemia
Escolher alimentos que liberam glicose devagar (fibras, proteína, gorduras saudáveis) e distribuir carboidratos ao longo do dia reduz picos. Contar carboidratos auxilia quem usa insulina a calcular doses. Para entender riscos de escolhas alimentares, inclua informações sobre consumo excessivo de carboidratos e pratique receitas equilibradas com base em opções saudáveis.
Exercício regular reduz resistência à insulina e ajuda no controle
Exercícios aeróbicos e de força são complementares: aumentam sensibilidade à insulina e a massa muscular que consome glicose em repouso. Monitorar glicemia antes e depois do exercício evita hipoglicemia; ajuste de doses pode ser necessário. Veja sugestões práticas de treinos em exercícios para perder peso e os benefícios gerais da atividade física em atividade física regular.
Como pequenas mudanças melhoram o controle glicêmico
Trocar pão branco por integral, caminhar 10 minutos após as refeições ou aumentar legumes pode reduzir picos e melhorar energia — mudanças pequenas com resultado consistente. Inspirações práticas estão em pequenas mudanças que transformam a saúde.
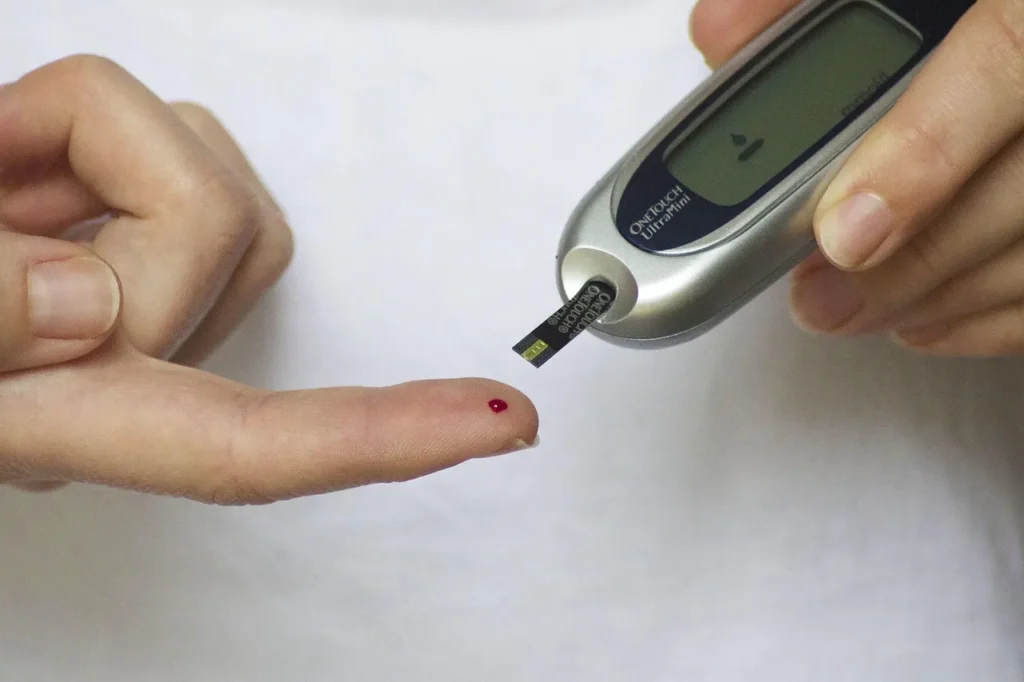
Monitorização da glicemia e tecnologias para diabetes
Monitorizar a glicemia é essencial. Existem medidores capilares rápidos e os modernos CGM com alertas. Cada ferramenta tem vantagens: medidores são acessíveis; CGM mostram tendências e alertam para hipoglicemia noturna. Interpretar os dados com a equipe de saúde transforma números em ações.
Medidores de glicose capilar para controle diário
Medidores capilares são práticos e portáteis, úteis para checagens pontuais. Limitações: pontualidade da leitura e desconforto das picadas frequentes.
Monitores contínuos (CGM) que ajudam no reconhecimento de hipoglicemia
O CGM usa sensor sob a pele e envia leituras constantes com alertas de valores altos/baixos. Detecta hipoglicemia noturna e exibe tendências (setas), mudando o planejamento de refeições e exercícios. Há pequeno atraso entre o fluido intersticial e o sangue e alguns sensores exigem calibração.
Interpretação dos dados para melhor controle glicêmico
Focar padrões, relacionando quedas e picos a refeições, exercícios ou medicação, permite ajustes precisos de doses e horários, aumentando segurança e conforto.
Prevenção e manejo de complicações diabéticas
A prevenção começa com controle diário da glicemia. Quem tem Diabetes Tipo 1 e tipo 2 deve seguir plano de medicação, alimentação equilibrada e atividade física. O manejo envolve uma equipe (médico, enfermeiro, nutricionista, podólogo, oftalmologista). Aderência a consultas e exames regulares reduz internações e problemas graves.
Controlar pressão, colesterol e parar de fumar protege rins, olhos e coração. Agir cedo evita progressão das complicações.
Exames regulares para olhos, rins e pés
- Retina: exame anual com dilatação (ou conforme indicação).
- Rins: creatinina, eGFR e albumina na urina.
- Pés: avaliação de sensibilidade, circulação e pele em cada consulta; procurar ajuda ao notar formigamento, feridas ou calos.
Controle da pressão e do colesterol para reduzir complicações diabéticas
Manter pressão dentro das metas reduz risco de AVC e lesão renal; controlar colesterol diminui eventos cardíacos. Dieta, exercício e, quando indicado, medicação (estatinas, anti-hipertensivos) fazem parte do plano.
Sinais precoces de neuropatia e o que fazer
Formigamento, queimação ou perda de sensibilidade nos pés exigem cuidados: checar os pés diariamente, usar calçados adequados e consultar o médico para ajustar o controle glicêmico e iniciar tratamento para dor se necessário.

Diferenças práticas entre Diabetes Tipo 1 e tipo 2 no dia a dia
A rotina difere: no Tipo 1, foco em insulina, contagem de carboidratos e monitoramento frequente; episódios de hipoglicemia podem surgir de surpresa. No Tipo 2, o foco inicial é em alimentação, atividade física e medicamentos orais, com progressão mais lenta para insulina em alguns casos. Equipamentos, custo e necessidades de testes variam entre os tipos.
Idade de início, progressão e necessidade de insulina
O Tipo 1 costuma surgir em crianças e jovens, com início rápido e necessidade imediata de insulina. O Tipo 2 aparece mais em adultos, ligado à resistência à insulina; mudanças de estilo de vida e remédios orais são iniciais, mas a insulina pode ser necessária com o tempo.
Adaptações no trabalho e na escola para quem tem diabetes tipo 1 ou tipo 2
Na escola, crianças com Tipo 1 precisam de intervalos, lanches para hipoglicemia e equipe preparada. No trabalho, ajustes como pausas para medicação, horário flexível para consultas e acesso a opções saudáveis ajudam quem tem Tipo 2. Comunicação clara evita estigma e facilita cuidado.
Planos de cuidado personalizados para prevenir complicações
Um plano personalizado define metas de glicemia, calendário de exames (olhos, pés, rim), controle de pressão e colesterol, vacinação e educação sobre hipoglicemia e cetoacidose. Equipe multidisciplinar revisa e ajusta metas conforme necessidade.
Resumo prático sobre Diabetes Tipo 1 e tipo 2
- Diabetes Tipo 1 e tipo 2 compartilham o nome, mas diferem na causa: autoimunidade vs resistência à insulina.
- Ambos exigem monitorização, alimentação adequada e acompanhamento médico.
- A detecção precoce e a adesão ao tratamento reduzem complicações.
- Conhecer a diferença entre Diabetes Tipo 1 e tipo 2 ajuda a escolher o tratamento certo e melhorar a qualidade de vida.
Conclusão
Em síntese, Diabetes Tipo 1 e Diabetes Tipo 2 partilham o nome, mas não a mesma história. No Tipo 1 há uma doença autoimune que leva à falta de insulina; no Tipo 2 predomina a resistência à insulina e fatores metabólicos. O controle exige monitorização constante, alimentação equilibrada, exercício e, quando necessário, medicação. Pequenas mudanças diárias acumulam benefícios reais — inspire‑se em sugestões práticas. Prevenção de complicações passa por exames regulares de olhos, rins e pés, controle de pressão e colesterol e educação sobre sinais de hipoglicemia e cetoacidose. Informação e adesão ao tratamento fazem a diferença. Para mais orientações práticas, visite https://saudelaemcima.com.br.
Perguntas Frequentes
- Quais são as diferenças entre Diabetes Tipo 1 e tipo 2? No Tipo 1 o sistema autoimune destrói as células produtoras de insulina; a pessoa precisa de insulina diariamente. No Tipo 2 há resistência à insulina; surge mais devagar e pode melhorar com mudanças no estilo de vida.
- Como controlar Diabetes Tipo 1 e tipo 2? Tipo 1: insulina, monitorização da glicemia e alimentação. Tipo 2: dieta, exercício, perda de peso e remédios; insulina pode ser necessária ao longo do tempo. Ambos exigem acompanhamento médico. Para ideias de refeições e planejamento, veja receitas fáceis.
- Quais sintomas distinguem Diabetes Tipo 1 e tipo 2? Tipo 1: início rápido, sede extrema, urina frequente e perda de peso rápida. Tipo 2: início lento, cansaço, visão borrada e infecções frequentes.
- Quem tem mais risco de ter Diabetes Tipo 1 e tipo 2? Tipo 1: fatores genéticos e processos autoimunes. Tipo 2: obesidade, sedentarismo, idade avançada e histórico familiar.
- Quando procurar ajuda para Diabetes Tipo 1 e tipo 2? Procurar médico se houver sede intensa, confusão, respiração rápida, vômitos ou sinais de cetoacidose. Buscar emergência para glicose muito alta ou muito baixa; diagnóstico e tratamento precoce salvam vidas.